A angioplastia com stent, destaca-se na medicina como um avanço na forma de tratar doenças arteriais e cardíacas obstrutivas, criando possibilidade de realizar procedimentos minimamente invasivos na artéria obstruída, com muito mais facilidade, principalmente na cardiologia intervencionista.
O procedimento de angioplastia com stent é diferente do cateterismo, já que o cateterismo consiste na inserção de um cateter partindo da virilha até a artéria que se liga ao coração, mas a angioplastia com implante stent é via subcutânea por um acesso vascular.
Tipos de angioplastia com stent
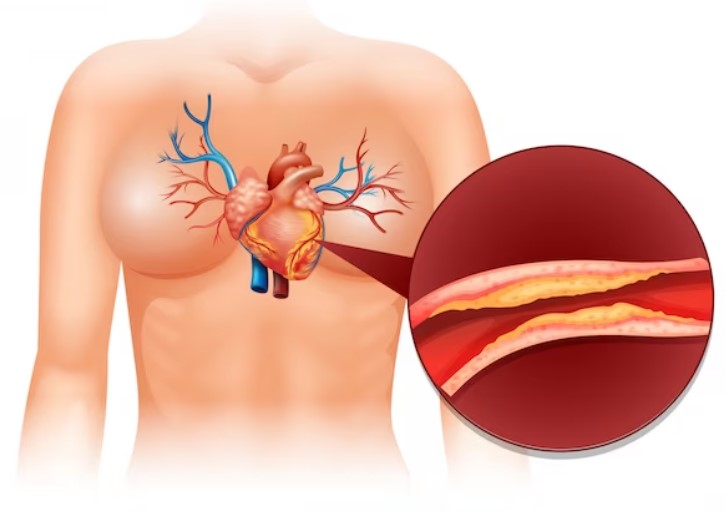
Na angioplastia existem as técnicas com a expansão de um balão para desfazer as obstruções arteriais e a inserção de um stent, que é uma malha metálica que serve como estrutura de apoio para manter o vaso sanguíneo aberto.
Esses stents podem ser classificados com dois tipos: farmacológicos e não-farmacológicos.
Os stents farmacológicos liberam medicamentos que impedem a formação de novas placas, prevenindo o surgimento de novos entupimentos.
Os stents não-farmacológicos focam exclusivamente na missão de sustentar o vaso sanguíneo aberto.
Recomendações e cuidados
O procedimento é recomendado para pacientes com obstruções nas artérias que levam sangue ao coração.
A cirurgia é considerada segura com chances de sucesso que variam de 90% a 95%.
A recuperação pós cirurgia é rápida, permitindo que, em muitos casos, os pacientes recebam alta já no dia seguinte ao procedimento.
Porém, é de extrema importância seguir o plano de cuidados pós-operatórios recomendado pelo seu cirurgião.
É importante também manter uma dieta saudável e evitar esforços físicos intensos nos primeiros meses pós-cirúrgico, para ter certeza de uma boa recuperação sem complicações.
Agora que você sabe do avanço na medicina com a angioplastia para tratar doenças, como a da artéria carótida, você entende que o procedimento é seguro e com altas taxas de sucesso.
Para descobrir se você tem alguma obstrução em suas artérias ou veias, procure um médico vascular.