O nosso corpo é uma máquina complexa e muito inteligente que possui um encanamento intrínseco e muito bem articulado, chamado de sistema circulatório.
Esse sistema circulatório leva sangue e seus nutrientes para os órgãos, tecido em tecido e diante de qualquer ferimento, ele tem a capacidade de coagular o seu sangue para evitar intensa perda sanguínea.
Porém, da mesma forma que essa capacidade coagulante pode nos salvar, ela também pode se transformar em uma grande dor de cabeça.
Coágulos podem se formar onde não há ferimentos e saber se se tem tendência a ter trombose é uma grande arma de prevenção e cuidado.
Como saber se tenho tendência a ter trombose
Você jogou a pergunta “como saber se tenho tendência a ter trombose” na caixa de pesquisa do google e precisa de respostas.
Primeiramente, por qual motivo procurou saber essa informação? Você já ouviu falar de algum caso de trombose na família? Ou já ouviu falar sobre a relação que trombose tem com a covid-19?
Ou talvez você esteja com sobrepeso e mantém uma alimentação rica em substâncias maléficas para seu corpo que auxiliam no acúmulo de gordura, ou ainda possa ter uma doença crônica que transforma a coagulação do seu sangue em momentos inoportunos algo possível.
Está vendo? Só nesta primeira introdução é possível identificar que a trombose pode vir a ter inúmeras origens.
Então para você ter a resposta à pergunta “como saber se tenho tendência a ter trombose?”, convidamos a permanecer nesse texto e ir entendendo as correlações entre trombose, seu corpo, o sistema circulatório fatores externos, etc.
Trombose vem do termo do grego trhómbos
A palavra trombose vem do termo grego thrómbos que significa coágulo, e o sufixo -ose que a determina como doença.
Esses trombos impedem a passagem do sangue que antes deveria ocorrer livremente.
Nas artérias, é chamada de trombose arterial e ocorre quando a doença bloqueia uma artéria e isso poderia ser considerado um dos acontecimentos mais complicados já que as artérias estão diretamente ligadas a manutenção da vida dos órgãos e tecidos.
Sua obstrução costuma ter um alto risco ao indivíduo, podendo causar, até mesmo, a necrose, que é a morte tecidual, já que esses eles deixam de ser irrigados.
A mais comum, porém, é a trombose venosa, e ela ocorre na parte do sistema sanguíneo responsável por “trazer de volta” o sangue.
As tromboses mais comuns da parte venosa, são nas veias superficiais dos membros superiores, acontecem por exemplo quando tomamos algum medicamento na veia e ela inflama.
As de maior importância, geralmente acometem as veias profundas dos membros inferiores, mas podem aparecer em lugares mais perigosos como o cérebro e intestino.
Leia também: O que é trombose? Fatores que predispõem a trombose
Trombofilia: uma predisposição adquirida ou hereditária a ter trombose devido a viscosidade do sangue.
Essa alteração no sangue torna o surgimento de trombos mais comuns de acontecer.
Quando adquirida, suas causas estão conectadas por exemplo ao uso de anticoncepcionais, câncer e terapias de reposição hormonal.
Obesidade: a obesidade é um fator de risco para o surgimento de trombose, pois altera a composição química do sangue o tornando mais suscetível a inflamações.
Imobilização: a trombose pode surgir após um período muito longo sem movimentação do corpo, viagens muito longas ou períodos superiores a 3 dias de cama sem qualquer estímulo muscular.
Leia também: Saiba quais os tipos de trombose que existem
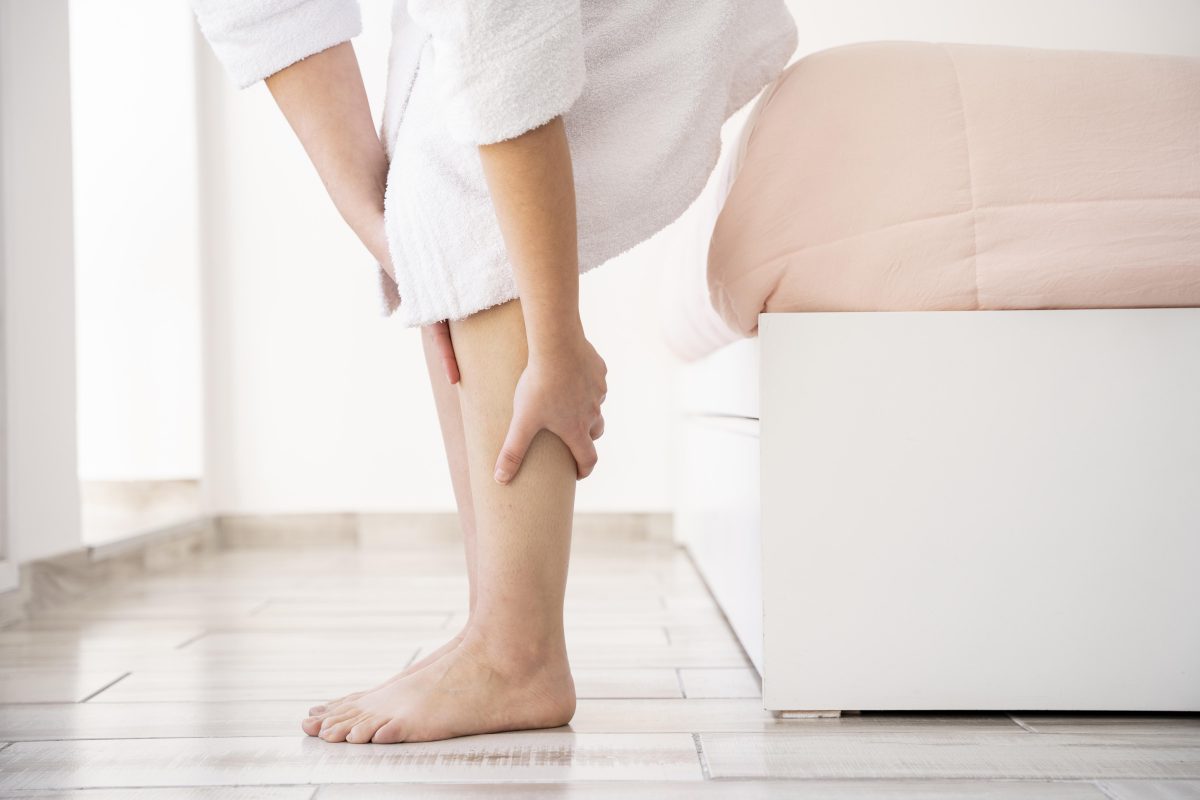
Sinais e sintomas de trombose
A trombose na maioria das vezes não emite sinais e sintomas prévios ao seu aparecimento, mas notá-los nos estágios iniciais da trombose, acelera o diagnóstico, o tratamento e diminui a chance de complicações mais graves.
- Inchaço e rubor arroxeado em uma das pernas;
- Sensação de endurecimento e peso nas pernas;
- Palidez;
- Dormência;
- Aparecimento súbito de veias superficiais;
- Dor ao caminhar;
- Rigidez muscular.
O tratamento para a trombose geralmente envolve a administração de drogas anticoagulantes ou trombolíticos (que destroem o coágulo).
Muitos pacientes nem desconfiam que podem ter trombofilia, que é uma maior suscetibilidade a ter trombose, e é durante o tratamento da trombose que se descobre a tendência a ter a doença, na maioria dos casos.
Por isso que, exames regulares e o acompanhamento de um médico vascular são considerados tão essenciais para pessoas que procuram saber se possuem tendência a ter trombose.